Zuckerkrankheit
Was ist unter einer diabetischen Netzhauterkrankung zu verstehen?
Die Netzhaut kleidet das Augeinnere wie eine Tapete aus. In ihr befinden sich alle Sehrezeptoren, mit denen wir die Umwelt wahrnehmen, aber auch viele kleine Gefäße. Durch Diabetes werden genau diese Gefäße geschädigt.
Was versteht man unter Gefäßschäden?
Durch den zumeist langjährig erhöhten Blutzucker, aber auch durch einen erhöhten Blutdruck und erhöhte Blutfette sind Gefäße allmählich nicht mehr dicht. Die Folge ist das Austreten von Flüssigkeit aus den Gefäßen in die Netzhaut, kleine oder größere Blutungen oder die Ablagerung von kleinen Fettkörperchen in der Netzhaut.
Was bedeuten diese Veränderungen für das Sehen?
Das Problem ist, dass man diese Veränderungen erst bemerkt, wenn das Sehen massiv eingeschränkt ist. Eine Behandlung ist dann prinzipiell möglich, aber prinzipiell gilt: Vorsorge ist die beste Therapie.
Ist es deshalb für Diabetiker wichtig, regelmäßig einen Augenarzt aufzusuchen?
Ja, denn nur so können auch die kleinsten Veränderungen rechtzeitig erkannt und behandelt werden. Nur so kann eine Sehverschlechterung so lange wie möglich vermieden werden. Die Gefäßveränderungen sind auch vollkommen schmerzlos, das heißt der Patient kann die Veränderungen in frühen Stadien selbst nicht bemerken.
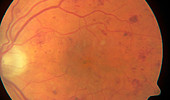
diabetische Makulopathie

diabetische Retinopathie
Welche Formen der diabetischen Netzhautveränderungen gibt es?
1. Die diabetische Makulopathie
Die Makula ist das Sehzentrum. Bei der diabetischen Makulopathie zeigen sich zunächst nur kleine Blutungen, die der Patient kaum bemerkt. Durch „undichte Gefäße“ tritt in weiterer Folge Flüssigkeit in die Netzhaut aus und es kommt zu einer Netzhautschwellung. Diese ist natürlich mit einer entsprechenden Sehverschlechterung verbunden.
2. Die diabetische Retinopathie
Damit ist die Erkrankung der Netzhautperipherie gemeint. Dort können sich einzelne Gefäße durch die langjährige Schädigung sogar verschließen. Die Folge sind teilweise große, nicht durchblutete Netzhautareale. Werden diese nicht therapiert, kann es zu schwerwiegenden Komplikationen wie Gefäßneubildungen, Blutungen in das Augeninnere oder sogar zu einer Netzhautablösung kommen.
Welche Therapiemöglichkeiten gibt es bei einer diabetischen Makulopathie?
Manche Veränderungen können mit einem Netzhautlaser behandelt werden. Andere mit einer Injektion eines Medikaments in das Augeninnere. Diese Medikamente (Lucentis, Eylea, Avastin, Ozurdex, etc.) können eine Netzhautschwellung massiv reduzieren und führen somit zu einer Sehverbesserung. Die Entscheidung, welche Therapie für Sie in Frage kommt, muss individuell von einem Experten entschieden werden. Wichtig ist auch hier, nicht unnötig zuzuwarten.
Welche Therapiemöglichkeiten gibt es bei der diabetischen Retinopathie?
Hier kommt am häufigsten immer noch die Lasertherapie zum Einsatz. Ziel der Lasertherapie ist es, mit einzelnen kleinen Laserherden die Sauerstoffversorgung des Sehzentrums zu verbessern.
Wie oft sollte man als Diabetiker zum Augenarzt gehen?
Zumindest einmal pro Jahr. Sollte es zu Veränderungen kommen, wird Sie Ihr Augenarzt öfter einbestellen.
Das bedeutet also, dass die Einstellung des Blutzucker und des Blutdrucks durch eine Internistin oder einen Internisten genauso wichtig ist?
Nur in Zusammenarbeit mit einem internistischen Kollegen oder einer Kollegin kann der Augenarzt diabetische Netzhautveränderungen langfristig kontrollieren.
Kann man durch Diabetes erblinden?
Das Risiko einer Erblindung besteht prinzipiell, kann jedoch durch regelmäßige Kontrollen beim Augenarzt deutlich gesenkt werden. Hier gilt: Vorsorge ist die beste Therapie. Denn nur wenn der Augenarzt Veränderungen rechtzeitig erkennt, kann er die richtigen Behandlungen in die Wege leiten.

